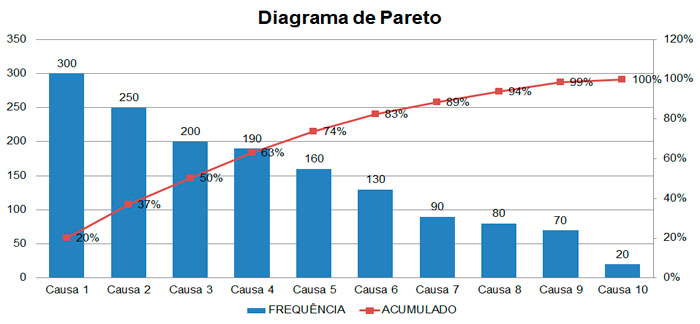
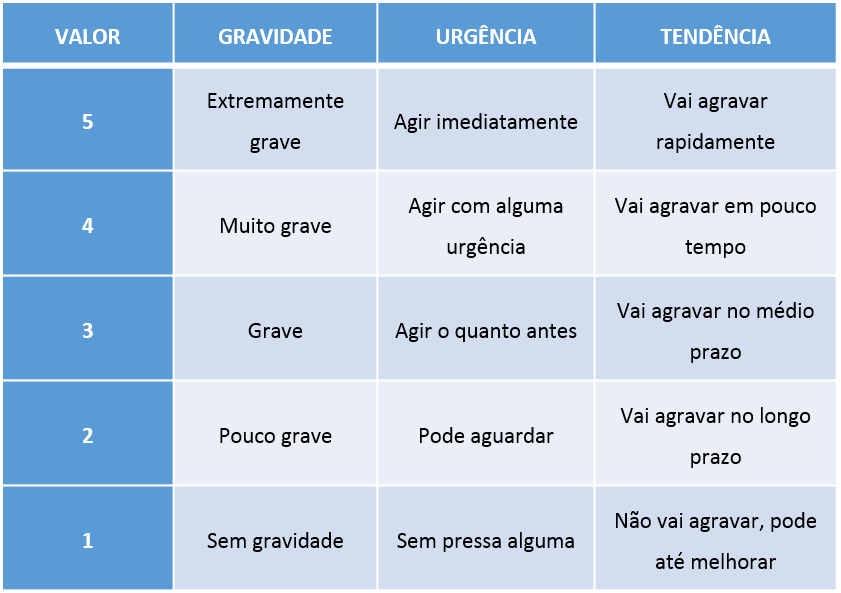
Por Mayara Brum Lupi Magalhães
Inicialmente
a professora Maria Regina apontou que em julho de 2011 o Ministério da Saúde
(MS) publicou uma portaria reformulando a política nacional de atenção a
urgência e emergência implementada em 2003, que permitiu a criação da rede de
atenção as urgências e emergências no SUS (Sistema Único de Saúde).
O
principal componente dessa rede é o SAMU, a instituição possui como
prerrogativa atender o paciente certo no local e no tempo mais adequado para a
situação clínica com o menor risco de mortalidade. Assim, para alcançar tais
premissas todos os atendimentos seguem um protocolo e contam como uma rede de
comunicação que permitem uma atuação rápida e eficiente.
Diante
do exposto, é importante descrever o fluxo que a informação segue dentro da
rede de comunicação. Assim, ao ligar
para o número 192 o paciente é atendido por TARMS, atendentes aos quais informa
o nome, número de vítimas e a localização do evento. Em seguida, a ligação é
repassada para o médico regulador que procura formular hipóteses diagnósticas e
efetuar a classificação do risco dos envolvidos com o intuito de agilizar o
encaminhamento. Posteriormente, o operador de frota aciona a viatura mais
próxima do local e mais adequada para o atendimento. No entanto, apesar de o
fluxo de informações serem eficiente e rápido o transita torna o tempo de
resposta maior que o desejado em muitos casos.
Outro
componente da rede de atenção as urgências e emergências é o corpo de bombeiros,
instituição que visa à execução de ações de defesa civil, prevenção e combate a
incêndio, pericias de incêndio, busca e salvamento e estabelecimento de normas
relativas à segurança das pessoas e de seus bens contra incêndio ou qualquer
tipo de catástrofe, contribuindo para o desenvolvimento do Estado. Apesar de
terem atuações diferentes, a população possui dificuldade em distinguir as situações que são de
competência do corpo de bombeiros e do SAMU.
Considerando as
informações acima, vale destacar que o
SAMU deve ser acionado em casos de dores no peito de aparecimento súbito, em
situações tóxicas ou envenenamento, queimaduras graves, trabalho de parto com
risco de morte da mãe ou do feto, queda acidental, crises convulsivas,
acidentes de transito com atropelamento, traumas (tórax, abdômen, crânios e
fraturas), perda de consciência (desmaio) e sangramentos/hemorragias.
Dentre
os papéis desenvolvidos pelo SAMU, podemos apontar a sua atuação como elo entre
a governança do comitê gestor e o usuário, como ponto de atenção resolutivo e
componente logístico potente capaz de interligar os pontos de atenção. Além de
atuar como ponto de classificação, gestão de risco e de apoio operacional.
O
SAMU possui uma estrutura física regionalizada, contando com uma única central
reguladora e diversas bases presentes em algumas cidades pertencentes à região
atendida. Ademais, possuem vários tipos de ambulância com recursos humanos e
materiais adequados para situações de gravidade específica. Diante disso,
podemos citar as ambulâncias de suporte básico de vida (SBV), suporte avançado
de vida (SAV), de resgate, motolância e ambulancha.
É
importante destacar que o SAMU tem como público alvo os casos classificados
como emergentes (vermelho), muito urgente (laranja) e urgente (amarelo) pelo
Protocolo de Manchester. Em Minas Gerais a instituição está presente nas
regiões norte, nordeste, vale do Jequitinhonha, centro sul, sudeste e centro, sendo
que a unidade que atende a região sul possui 9 ambulâncias de SAV e
aproximadamente 30 de SBV.
Atualmente
os principais desafios enfrentados pelo SAMU são a incorporação da política em
rede, a utilização de metodologias de avaliação e indicadores de monitoramento
inadequado para os componentes da rede de atenção a urgência (RAU), desempenho
inadequado da atenção primária como porta de entrada e integração incipiente
entre o SUS fácil e RAU.
Por
fim, é importante destacar que dentre os indicadores de qualidade usados nas
avaliações dos serviços prestados pelo SAMU podemos destacar os de processo e
de qualidade da estrutura. O primeiro leva em consideração adesão ao serviço,
acolhimento e humanização, tempo de resposta, privacidade ao usuário,
orientação sobre o atendimento, relacionamento entre o profissional e o usuário
reclamações e articulação multiprofissional. Porém, o segundo avalia estado de
conservação das ambulâncias, estrutura física geral, conforto dentro da
ambulância, disponibilidade de recursos materiais e segurança do paciente.